Lichen sclerosus
24.03.20 - Lichen sclerosus ab 24.03.2020
- Theorie/Guideline
- Epidemiologie
- Ätiologie/Pathophysiologie
- Diagnostik
- Differenitialdiagnosen
- Klinischer Score
- Therapie
- Follow-Up
- Karzinomrisiko
- Selbsthilfegruppe/Flyer
- Quellen
Neuere Daten zeigen eine Prävalenz von 1/60 bei Frauen. Bei älteren Frauen bis 1/30. Gehäuftes Auftreten bei präpubertären Mädchen und Frauen in der Peri-/Menopause. Die genaue Prävalenz ist jedoch unbekannt. Die Diagnose erfolgt oft erst rund 5 Jahre nach Symptombeginn. Frauen sind häufiger betroffen als Männer. Extragenitale Formen sind selten mit 10-15%.
Genaue Ätiologie/Pathophysiologie ist unbekannt. Es zeigen sich Assoziationen mit Erkrankungen wie Autoimmunthyroiditis, Vitiligo, Alpecia areata und perniziöser Anämie. Zudem signifikante Prädisposition bei Trägern von HLA II DQ7 und DRB1*12. Positive Familienanamnese für LS in 10-12%. Bei prädisponierten Frauen nimmt man an, dass hormonelle Einflüsse (z.B. Hypoöstrogenismus) oder durch das Köbner-Phänomen das Krankheitsbild getriggert wird.
Klinische Symptome
- Juckreiz
- Schmerzen, Wundheitsgefühl
- Dyspareunie / sekundäre Vulvodynie
- Lower urinary tract symptoms (OAB bis zu 4x häufiger, schwacher/abgeleiteter Harnstrahl)
- Obstipation (V.a. bei Kindern)
Klinische Zeichen - Prädilektionsstelle periklitoral, perineal, perianal (Figure-of-eight):
- Hypopigmentierung, elfenbeinfarbene Papeln/Plaques
- Hyperkeratosen
- Fissuren
- Purpura/ Ekchymosen
- Narbenbildung
- Ulcera/Erosionen – persistierende Läsionen sind Dysplasie-verdächtig und müssen biopsiert werden
Biopsie – 4mm Stanzbiopsie
Die Diagnosestellung erfolgt primär klinisch. Eine Biopsie soll durchgeführt werden:
- Bei Vd.a. Dysplasie (differenzierte VIN = dVIN)
- Therapieversagen
- Bei unsicherer klinischer Diagnosestellung
- Lichen (ruber) planus
- Lichen simplex chronicus
- Vitiligo
- Psoriasis
- Candida
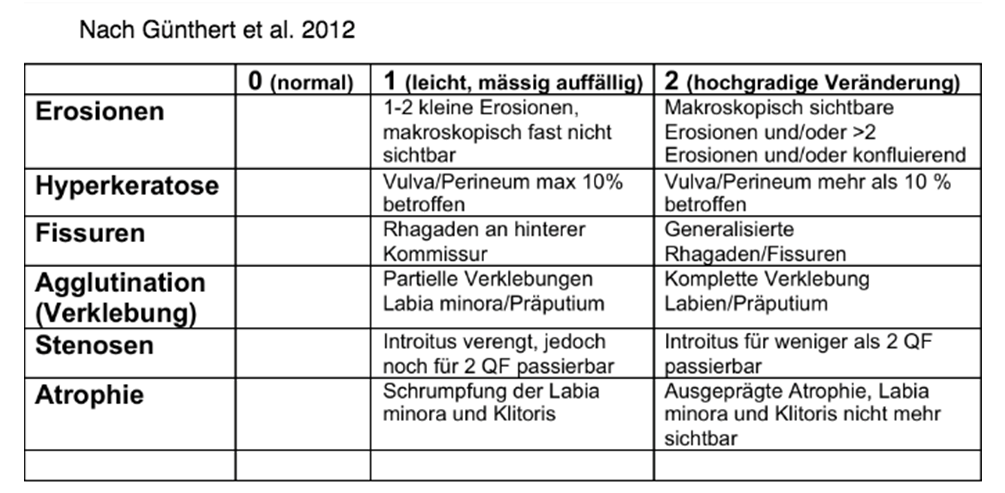
Ab einem Score >4, Wahrscheinlichkeit für Lichen sclerosus >90%
Empfehlung zum Screening autoimmuner Erkrankungen – kann dem Hausarzt/Zuweiser überlassen werden. (Blutbild, Schilddrüsenfunktion, Vitamin B12)
Instruktion der Applikation erfolgt mit dem Handspiegel
|
Topisch - Corticosteroide (First line) |
|||
|
Clobetasol propionate 0.05% (CP) |
Dermovate ® Salbe |
1-2/d, max. 12 Wochen (= max 1x30g Tube) (75% Ansprechsrate nach 3 Mt) 1 fingertip/Tag – to avoid skin thinning Maximal 60-120g CP/Jahr |
|
|
Mometasone fuorate 0.1% |
Elocom ® Salbe |
Schema wie CP |
|
|
Topisch - Calcineurin Inhibitoren (Second line) |
|||
|
Pimecrolimus |
Elidel 1% ® |
2x/Tag (ca. 70% Ansprechen nach 3 Mt) CAVE: kann ggf. von KK abgelehnt werden |
|
|
Tacrolimus |
Protopic 0,1%® |
2x/Tag (34% Ansprechen nach 3 Mt v.a bei <50 LJ) |
|
|
Systemische Therapie Nur bei therapieresistentem Lichen sclerosus Diagnose zuvor histologisch sichern In Anwendung z.B.: MTX, Retinoide, Trizyklische Antidepressiva bei Vulvodynie |
|||
|
Laser Therapie |
|||
|
Eine eigene Studie über CO2-Laser ist in Planung (Stand 03/2020) Aktuelle Datenlage nicht konklusiv bzw. unzureichend. |
|||
|
Supportive Therapie |
|||
|
Hygiene, Pflege Meiden von Irritation und Allergenen |
z.B. Linola Fettsalbe, Linola, Vaseline, Mandelöl, Kokosöl etc. |
täglich, durchaus mehrfach lokale Fettpflege |
|
|
Silk underwear |
Dermasilk ® |
Achtung: teuer Alternativ weisse Baumwollunterwäsche |
|
|
Chirurgie – nur in ausgewählten Fällen – nur ‚problemorientiert’ |
|||
|
Perineoplastik, Z-Plastik, Klitorisfreilegung (Vulvektomie: obsolet!) |
Introitusstenose, Klitorisphimose, Dyspareunia, Dysurie |
||
- Erste Kontrolle 3 Monate nach Therapiebeginn (individuell auch kürzere Abstände zur Compliance-Verbesserung)
- Zweite Kontrolle nach 6 Monaten
- Bei stabilem LS einmal jährliche Vulvoskopie
Kontrollen primär beim Zuweiser oder alternativ im Gyn-Ambi falls Patientin keinen Gynäkologen-in hat bei gutem Ansprechen.
Therapierefraktärer LS oder Vd.a. dVIN weiterhin in der Vulva-Sprechstunde
Foto-Dokumentation im EPIC mit I-Pad oder PACS wenn Video-Kolposkop vorhanden.
Lebenszeitrisiko für Plattenepithelkarzinom der Vulva 4-5%
Eine deutliche Risikoreduktion kann durch konsequente Therapie erzielt werden
- Gynecologic Dermatology, G.Kirtschig, S. M. Cooper, 2016
- Farbatlas der Vulvaerkranungen, E.E. Petersen, 3. Auflage , 2013
- Lichenoide Vulvaerkrankungen, I. Dedes, G. Ghisu, D. Fink, Gynäkologie 01/2019
- Clinical Scoring System for Vulvar Lichen Sclerosus, A R Günthert et al.,
DOI: 10.1111/j.1743-6109.2012.02814.x - Should We Always Biopsy in Clinically Evident Lichen Sclerosus?, S McCarthy et al, DOI: 10.1097/LGT.0000000000000457
- Lichen sclerosus in women: a review, F. R. Pérez-Loépez et al,
DOI: 10.1080/13697137.2017.1343295 - Lichen Sclerosus—Presentation, Diagnosis and Management, G. Kirtschig et al.,
DOI: 10.3238/arztebl.2016.0337 - The Treatment of Vulvar Lichen Sclerosus and Female Sexual Dysfunctionjs, L. J. Burrows et al,
DOI: 10.1111/j.1743-6109.2010.02077.x - Topical interventions for genital lichen sclerosus (Review), CC Chi et al.,
DOI: 10.1002/14651858.CD008240.pub2.
Autor: T. Magi
Autorisiert: C. Christmann
Version: VII 24.03.2020
Gültig bis: 31.12.2021
