Uterusmyom-Embolisation Uterine artery embolization (UAE)
Inhaltsverzeichnis
- Begriffe
- Einleitung
- Indikation
- Absolute Kontraindikationen
- Relative Kontraindikationen
- Nebenwirkungen und Komplikationen
- Vorgehen
- Wichtige Kontakte
- Literatur
Die UAE ist eine Alternative zur operativen Myomenukleation bei entsprechend aufgeklärten Frauen mit dem Wunsch nach Uteruserhalt oder eingeschränkter Operabilität (Parker 2020).
Optimale Kandidatinnen für eine UAE:
- Menorrhagie mit klinisch relevanter Eisenmangelanämie / Dysmenorrhoe als führendes Symptom
- Prämenopausal
- Abgeschlossener Kinderwunsch
- Alternative zur chirurgischen Therapie bei Patientinnen mit symptomatischem Uterus myomatosus mit Wunsch nach Organerhalt
- V. a. maligne Neoplasie des Uterus (insbesondere postmenopausal wachsendes Myom)
- Schwangerschaft
- akuter Genitalinfekt/ pelvic inflammatory disease (PID)
- isoliertes submuköses Myom (FIGO Typ 0 und 1)
- isoliertes subseröses gestieltes Myom (FIGO Typ 7)
- Zervixmyom oder Myom im Ligamentum latum
- Vorbehandlung mit GnRH-Analoga in den letzte 3 Monaten
- Konstrastmittelallergie
- Niereninsuffizienz
- Hyperthyreose
- bestehender Kinderwunsch
Nicht abgeschlossener Kinderwunsch
Aktueller Therapiestandard bei Frauen mit Kinderwunsch zur Behandlung von symptomatischen Myomen ist die operative, in der Regel minimal-invasive Myomenukleation. Es liegen weiterhin nur wenige prospektive Studien vor, deren Ergebnisse mit der erforderlichen Evidenz eine Aussage über den Einfluss der UAE-Therapie auf die Fertilitätsrate und den Schwangerschaftsausgang bzw. den Erhalt der ovariellen Reserve zulassen.
Frauen nach UAE weisen ein erhöhtes Risiko für Aborte (35% versus 16% bei fibroid-containing pregnancies), Plazentationsstörungen und postpartale Blutungen auf. Das Risiko für Frühgeburtlichkeit und intrauterine Wachstumsretardierung (IUWR) scheint nach einer UAE nicht signifikant erhöht zu sein (Homer, 2010). Das Risiko eines persistierenden Verlusts der ovariellen Reserve wird auf <2% geschätzt (Hehenkamp et al. 2007). Die Fertilität sowie der Erhalt der ovariellen Reserve nach einer Myomembolisation scheinen bei insgesamt spärlicher Datenlage insbesondere vom Alter der Patientin und der Selektivität der UAE abzuhängen (Hehenkamp et al. 2007, Kaump und Spies 2013, Gupta et al. 2014).
Nebenwirkungen und Komplikationen
Potentielle post-interventionelle Nebenwirkungen:
- Unterbauchschmerzen
- Erbrechen und Übelkeit
- post-Embolisations-Syndrom: Schmerzen, Fieber ohne Schüttelfrost, Leukozytose – selbstlimitierend (ca. 25%)
Potentielle Komplikationen:
- Ovarialinsuffizienz ( 5%)
- "non target embolisation" – mit Nekrose der Nebenstrukturen (Vagina/Scheide, Harnblase)
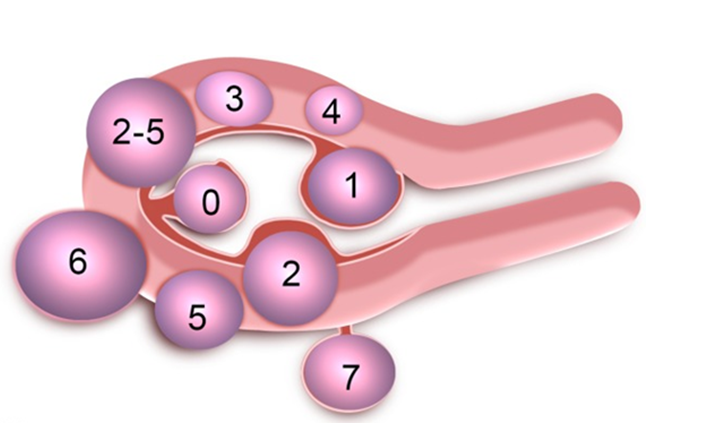
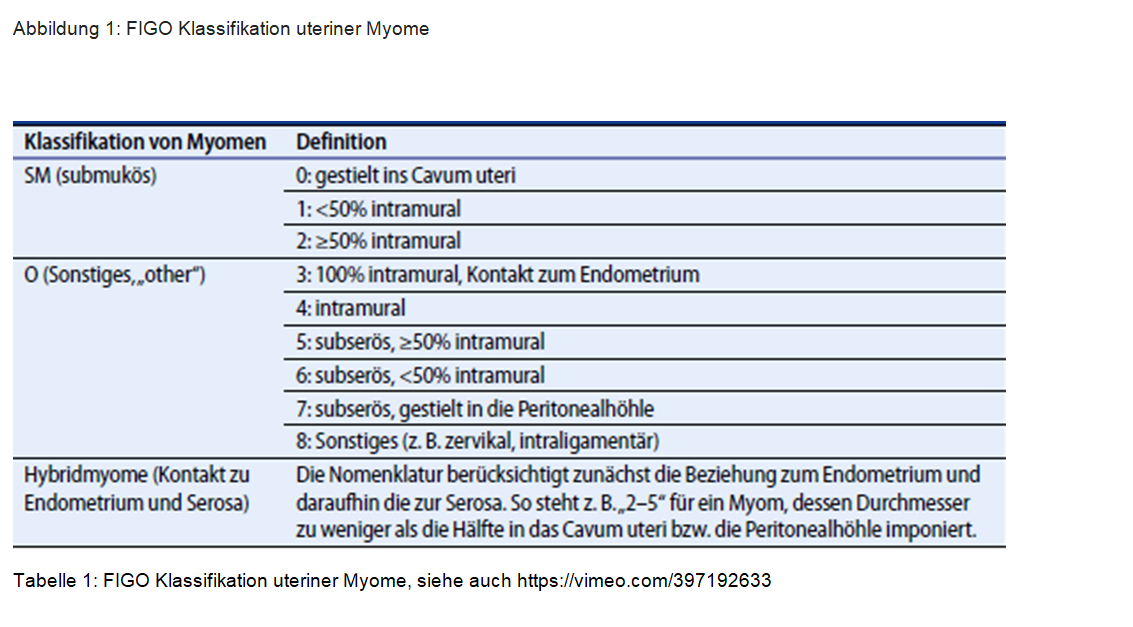
Alle potentiellen Kandidatinnen für eine Myomembolisation müssen prä-interventionell von einem interventionellen Radiologen und einem Gynäkologen gesehen, untersucht und beraten werden. Ferner muss bei allen Patientinnen ein MRI des Beckes vorliegen. Die Aufklärung erfolgt über die interventionelle Radiologie. Prä-interventionell müssen ein Blutbild, Gerinnungswerte, TSH und Kreatinin vorliegen. Klinische Anamnese (Fokus auf Schmerz-/ Druck-/ Blutungssymptomatik), eine transvaginale Sonographie (Größe des Uterus, Größe und Lokalisation der Myome, FIGO Klassifikation der
Myome (Abbildung 1, Tabelle 1).
Die Myomembolisation erfolgt mit Hilfe eines Zugangs über die A. femoralis, über den Partikel in die A. uterina appliziert werden in selektiver Form kontrolliert verschließen und somit eine Devaskularisierung sowie eine Verkleinerung des Myoms/ der Myome verursachen (Tropeano, Amoroso et al. 2008, Arthur, Kachura et al. 2014). Die Myomembolisation ist im Vergleich zu operativen Verfahren mit weniger Invasivität, einer Intervention in Analgosedierung sowie einer kürzeren postoperativen Rekonvaleszenz assoziiert (Arthur, Kachura et al. 2014, Kaump and Spies 2013).
Die Patientinnen erhalten prä-interventionell eine antibiotische Prophylaxe. Post-interventionell wird neben der Analgesie (intravenöse PCA-Pumpe) eine prophylaktische Antikoagulation verordnet. Der Druckverband auf der Einstichstelle an der Leiste verbleibt für 4 Stunden, absolute Bettruhe besteht für 6 Stunden. Als Dauer des stationären Aufenthaltes sind 2 Nächte angesetzt.
- Interventionelle Radiologie: Dr. Ruben Lopez 4657
- Frau Pia Christen Intervent. Radiologie Sekretariat 4658
- Dienstarzt Radiologie: 041 205 13 41
- Gynäkologie: Dr. Andreas Studer 1876, Dr. Christine Brambs 6003
- Dienstarzt Gynäkologie: 1503 (bis 17 Uhr), 1501 (ab 17 Uhr)
- Arthur, R., et al. (2014) Laparoscopic myomectomy versus uterine artery embolization: long-term impact on markers of ovarian reserve. J Obstet Gynaecol Can 36(3): 240-247.
- Bradley LD (2009) Uterine fibroid embolization: a viable alternative to hysterectomy.
Am J Obstet Gynecol 201(2):127-35. - Bohlmann MK (2014) Diagnostische und therapeutische Optionen bei Patientinnen mit Myomen: Myomembolisation. J. Reproduktionsmed Endokrinol 11 (3):126-133.
- David M (2013) Uterine Fibroid Embolisation - Potential Impact on Fertility and Pregnancy Outcome. Geburtshilfe Frauenheilkunde 73 (3): 247 – 255.
- DGGG Leitlinie (2015) Indikation und Methodik der Hysterektomie bei benignen Erkrankungen
- Gupta JK, Sinha A, Lumsden MA, Hickey M (2014) Uterine artery embolization for symptomatic uterine fibroids. Cochrane Database Syst Rev 12:CD005073.
- Hamoda H (2015) Intermediate and long-term outcomes following uterine artery fibroid embolization. Eur J Obstet Gynecol Reprod Biol 191:33-8.
- Hehenkamp, W. J. et al. (2007) Loss of ovarian reserve after uterine artery embolization: a randomized comparison with hysterectomy. Hum Reprod. 22(7): 1996-2005.
- Homer H (2010) Uterine artery embolization for fibroids is associated with an increased risk of miscarriage. Fertil Steril 94(1):324-30.
- Kaump, G. R. and J. B. Spies (2013) The impact of uterine artery embolization on ovarian function. J Vasc Interv Radiol 24(4): 459-467.
- Parker.E.L et.al. Ludwig, P.E. et al. (2020) Pregnancy success and outcomes after uterine fibroid embolization: updated review of published literature
- Br J Radiol 93(1105):20190551.
- Prasoon P. Uterine Artery Embolization and Its Effect on Fertility (2013) J Vasc Interv Radiol 24(7):925-930.
- Tropeano, G., et al. (2008) Non-surgical management of uterine fibroids. Hum Reprod Update 14(3): 259-274.
Video: https://vimeo.com/397192633
Autor: Ch. Brambs, Lopez-Benitez, A. Studer
Autorisiert: Ch. Brambs
Version: 03.12.2020
Gültig bis: 31.12.2022
