Konisation
25.07.25 - Aktualisierung Konisation
25.06.24 - Konisation aktualisiert
Die Indikation zur Schlingenexzision (alte Terminologie: Konisation) wird immer über die Dysplasie-Sprechstunde nach Rücksprache mit OA/OÄ resp. LA/LÄ gestellt. Grundsätzlich gilt:
- Die histopathologisch-gesicherte CIN 3 sollte entfernt werden.
- Die Entfernung einer über 24 Monate persistierenden CIN 2 sollte mit der Patientin diskutiert werden.
- Ein konservatives Vorgehen bei CIN 3 ist nur in bestimmten Situationen vertretbar und bedarf folgender Voraussetzungen:
- Junge Patientin (< 25 Jahre), Kinderwunsch (Ehret 2023)
- Die Läsion ist kolposkopisch vollständig zu überwachen (alle 3-4 Monate in Dysplasie-Sprechstunde).
- Keine atypische glanduläre Komponente.
- Kein Hinweis auf Invasivität.
- In der Schwangerschaft.
- Junge Patientin (< 25 Jahre), Kinderwunsch (Ehret 2023)
Bei Persistenz der CIN 3 über 12 Monate oder Ausdehnung nach endozervikal, dann operative Therapie.
-
Loop Electrosurgical Excision Procedure (LEEP) oder LLETZ (large loop excision of the transformation zone) entsprechend Schlingenexzision = Standardverfahren
-
alternativ CO2-Laser-Konisation (bei endozervikaler Läsion)
- Die Messerkonisation wird nicht mehr empfohlen.
Generell: Durchführung unter kolposkopischer Sicht = interventionelle Kolposkopie (Hilal 2018, Carcopino 2013)
Vulvoskopie (nach Essigapplikation) mit perianaler Inspektion bis Linea dentata (v.a. bei Frauen >45. Lebensjahr empfohlen), ggf. PE
Vaginoskopie mit Jod (cave Allergie) zum Ausschluss einer intravaginalen Läsion
- Möglichst nicht während der Mens.
- Präoperativ wichtig: Blutungsanamnese, ggf. weitere Abklärungen, SST negativ?
Aktuell ist unklar, ob die alleinige Entfernung der sichtbaren CIN-Befunde ausreichend ist oder ob immer die Exzision der gesamten Transformationszone notwendig ist, was aktuell weiterhin die Empfehlung ist.
- Anpassung der Exzisionstiefe an die Transformationszone, Nutzung der entsprechenden Terminologie: Exzisionstyp 1 (flach), Exzisionstyp 2 (mittel), Exzisionstyp 3 (tief) – siehe Addendum zur kolposkopischen Nomenklatur der Cervix uteri, IFCOC 2011 (Quaas 2013, Girardi 2012).
- bei offener Familienplanung oder junger Patientin Mexican oder Cowboy-Hat Technik anwenden: Flache Exzision mit endozervikaler Exzision mit kleinerer Schlinge. Somit maximaler Volumenerhalt. Dieser korreliert mit dem regenerationsfähigen Gewebevolumen (bis zu 89% Regenerationsfähigkeit, Ciavattini (2018).
- Bestimmung des resezierten Volumens (via Verdrängung von Volumen in 10 ml Füssigkeits-gefüllter Spritze) und Angabe im OP-Bericht.
- zusätzlich endozervikale Curettage (ECC) zum Ausschluss glandulärer Läsionen (diese sitzen tiefer, bis an den isthmozervikalen Übergangsbereich), nach der Konisation mit separater Histologie.
- Zielläsion ist die HSIL/CIN 3, diese muss vollständig entfernt werden, elektrochirurgische Verödung oder Laserevaporisation der Exzisionsränder/ möglicher CIN 2 oder LSIL-Areale unter kolposkopischer Sicht ist empfehlenswert
- Aussparen des Zervikalkanals hinsichtlich Verödung oder Vaporisation zur Vorbeugung einer Zervixstenose
- bei postmenopausalen Patientinnen postoperativ lokale Östrogenisierung rezeptieren
Über folgende Risiken/mögliche Komplikationen muss explizit aufgeklärt werden:
-
Blutung/Nachblutung
- Starke Nachblutung mit Revisionsbedürftigkeit/Transfusion (Restrisiko der Übertragung von Infektionskrankheiten) möglich.
- nach etwa 7-10 Tagen nochmals erhöhtes Nachblutungsrisiko, wenn sich der Wundschorf löst.
- Nachblutungsrisiko: LEEP 0-8%, Laserkonisation 2-10% (Messerkonisation 5-15%).
- Verletzung von Vagina/Uterus mit Perforation (sehr selten, da lediglich ECC)
- Besprechen einer Biopsie/Verödung/Exzision suspekter Befunde vulvär, perianal, intravaginal
-
Zervixstenose
- Risikofaktoren: endozervikale Ausdehnung, rein endozervikale CIN, postmenopausale Situation/> 50.Lj.
- Risiko je nach Verfahren: LEEP 4.3 – 7.7%, Laserkonisation 7.1%, (Messerkonisation 8%).
-
Frühgeburtlichkeit/ Zervixinsuffizienz
- Schwangerschaftsrate nach Konisation gleich, kein erhöhtes Risiko für einen Frühabort, aber ein erhöhtes Risiko für einen Spätabort und Frühgeburtlichkeit/PROM.
- Herabgesetzte Integrität der Zervix (weniger zervikale Drüsen → quantitativ/qualitativ veränderter Mucus, teilweise Entfernung von Zervixstroma → Gewebedefekt und Narbengewebe sind weniger belastbar).
- Risikofaktoren: Volumen des entfernten Gewebes und endozervikale Ausdehnung.
- Erhöhtes Frühgeburtlichkeitsrisiko (< 37.SSW): Je nach Studie variiert der Anteil an FG zwischen 9-14% versus 5-10%, die LLETZ ist der Messerkonisation überlegen.
- Keine Indikation zur Cerclage bei Status nach Konisation.
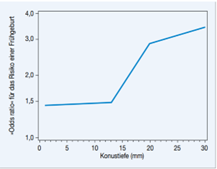
Frühgeburtsrisiko in Abhängigkeit von der Konustiefe (Noehr 2009)
In der Regel wird eine Konisation als ambulanter Eingriff durchgeführt.
- Verhaltensmassregeln:
-
- 3-4 Wochen postop: kein Baden, keine Sauna, keine Tampons, kein GV
- 2 Wochen postop: körperliche Schonung, kein Sport
-
- Ggf. Vaginaltamponade mit östrogenhaltiger Creme, Entfernung im AWR (elektronische Verordnung), Entscheid Operateur
- Schmerzreserve (Dafalgan)
- AUF zirka 1 Woche
- Kontrolle mit Besprechung der Histologie 2-3 Wochen postoperativ (nach Möglichkeit in der Praxis des zuweisenden FA, Histologie muss explizit auch an den Zuweiser gehen, alternativ in Dysplasie-Sprechstunde)
- Kontrolle Aufklärung über Krebsregistermeldung und Widerspruchsrecht? Ggf. in der Akte ergänzen.
Grundsätzlich: Kolposkopie und HPV Co-Testung nach 6, 12 und 24 Monaten, anschliessend ggf. zurück ins Routinescreening.
R1-Situation bei CIN 3: keine sofortige Re-Konisation, nur bei Persistenz CIN 3 (erneute Biopsie notwendig) nach 6 Monaten: Re-Konisation.
Ausnahme: R1-Situation bei AIS: immer Re-Konisation, bei abgeschlossener Familienplanung Empfehlung/ Diskussion Hysterektomie.
Realisierung Kinderwunsch nach Konisation: Empfehlung: erste Kontrolle nach 6 Monaten abwarten, zudem bis 6 Monate postoperativ Geweberegeneration (Ciavattini 2018)
HPV Impfung mit der Patientin diskutierten, falls noch nicht erhalten. Bis 26. Lebensjahr im Rahmen des kantonalen Impfprogramms, anschliessend ggf. Kostengutsprachegesuch stellen. Aktuelle Empfehlung: 3 Impfungen.
- Baldauf, J.J., M. Dreyfus, J. Ritter, et al., Risk of cervical stenosis after large loop excision or laser conization. Obstet Gynecol, 1996. 88(6): p. 933-8.
- Carcopino X, Mancini J, Charpin C, Grisot C, Maycock JA, Houvenaeghel G, Agostini A, Boubli L, Prendiville W. Direct colposcopic vision used with the LLETZ procedure for optimal treatment of CIN: results of joint cohort studies. Arch Gynecol Obstet. 2013 Nov;288(5):1087-94. doi: 10.1007/s00404-013-2882-0. Epub 2013 May 14. PMID: 23670207.
- Ciavattini A, Delli Carpini G, Moriconi L, Clemente N, Montik N, De Vincenzo R, Del Fabro A, Buttignol M, Ricci C, Moro F, Sopracordevole F. Effect of age and cone dimensions on cervical regeneration: an Italian multicentric prospective observational study. BMJ Open. 2018 Mar 19;8(3):e020675. doi: 10.1136/bmjopen-2017-020675. PMID: 29555794; PMCID: PMC5875629.
- Die aktuellen Empfehlungen der AG-CPC zur Kolposkopie 2015 – W. Kühn/F. Gieseking
- Ehret A, Bark VN, Mondal A, Fehm TN, Hampl M. Regression rate of high-grade cervical intraepithelial lesions in women younger than 25 years. Arch Gynecol Obstet. 2023 Mar;307(3):981-990. doi: 10.1007/s00404-022-06680-4. Epub 2022 Jul 21. PMID: 35861859; PMCID: PMC9984519.
- Expertenbrief Nr. 50 Empfehlungen für die Gebärmutterhalskrebsvorsorge 01.03.2018
- Girardi F, Frey Tirri B, Küppers V et al. Neue kolposkopische IFCPC-Nomenklatur der Cervix uteri (Rio de Janeiro 2011). Frauenarzt 2012; 54:1064-1065.
- Hilal Z, Rezniczek GA, Alici F, Kumpernatz A, Dogan A, Alieva L, Tempfer CB. Loop electrosurgical excision procedure with or without intraoperative colposcopy: a randomized trial. Am J Obstet Gynecol. 2018 Oct;219(4):377.e1-377.e7. doi: 10.1016/j.ajog.2018.07.023. Epub 2018 Jul 29. PMID: 30063903.
- Khalid, S., E. Dimitriou, R. Conroy, et al., The thickness and volume of LLETZ specimens can predict the relative risk of pregnancy-related morbidity. BJOG, 2012. 119(6): p. 685-91
- Kyrgiou M, Athanasiou A, Kalliala IEJ, et al. Obstetric outcomes after conservative treatment for cervical intraepithelial lesions and early invasive disease. Cochrane Database Syst Rev 2017; 11:CD012847.
- Kyrgiou M, Mitra A, Arbyn M, et al. Fertility and early pregnancy outcomes after treatment for cervical intraepithelial neoplasia: systematic review and meta-analysis. BMJ 2014; 349:g6192.
- Monteiro AC, Russomano FB, Camargo MJ, et al. Cervical stenosis following electrosurgical conization. Sao Paulo Med J 2008; 126:209.
- Noehr B et al. (2009): Depth of cervical cone removed by loop electrosurgical procedure and subsequent risk of spontaneous preterm delivery. Obstet Gynecol 114, 1232–1238
- Quaas J, Reich O, Frey Tirri B, Küpper V. Erläuterung und Anwendung der kolposkopischen Nomenklatur der IFCPC. Geburtsh Frauenheilk 2013; 73.
- S3-Leitlinie zur Prävention des Zervixkarzinoms – AWMF 015/027OL März 2020
