Einleitungsindikationen
Inhaltsverzeichnis- Indikationsstellung
- Planung der Geburtseinleitungen
- Strukturiertes Informations- und Beratungsgespräch
- Medizinischer Grund
- Abkürzungen
- Referenzen
Die Geburtseinleitung hat das Ziel fetale oder maternale Morbidität und Mortalität zu minimieren und bedarf einer medizinischen Indikation. Die Einleitung wird bei fehlenden Risikofaktoren nicht gefördert.
Der indikationsstellende OA wird namentlich und das Einleitungsgespräch schriftlich dokumentiert. Falls die Indikation von AA gestellt wird, wird der bestätigende OA dokumentiert.
- Jede Einleitung muss durch den Indikationssteller im LUKiS verordnet ("Geburt, Einleitung") werden.
- Aus technischen Gründen muss zwingend die Einleitung als ambulante Verordnung (mit dem Häuschen als Symbol), auf gar keinen Fall die stationäre Verordnung (mit dem Bett als Symbol) gewählt werden.
- Bei der Verordnung muss zudem die Indikation, die Art (ambulant oder stationär) sowie der gewünschte Zeitpunkt (Wunschtermin) der Einleitung spezifiert werden. Nach erfolgter Verordnung erscheint die Patientin dann auf der Einleitungsliste im LUKiS-Snapboard
- Alle Einleitungen müssen tagsüber bei der Geburtshilflichen Bettendisposition (7:30h - 16:00h, tel 2637) angemeldet werden. Am Wochenende, im Spät- oder Nachtdienst müssen die Einleitungen bei der Hebammenschichtleitung vom Gebärsaal angemeldet werden.
- Der Indikationssteller muss immer das ärztliche Gebärsaal-Team (Assistenz- und Oberarzt) über die bevorstehende Einleitung in Kenntnis setzen.
- Die Priorisierung der Geburtseinleitung erfolgt in gegenseitiger Absprache durch Assistenz- und Oberarzt des Gebärsaals und Hebammenschichtleitung. Die Planungsliste mit Anamnese und sonografischen Befunde sowie Priorisierung wird um 16:30h und um 8:00h rapportiert. Die Gebärsaalärzte kennen die Details der geplanten Geburtseinleitungen.
- Informed choice, Einbezug der Frau in die Entscheidungsfindung
- Erklärung der Einleitungsindikation und individuelle Risikofaktoren (IUGR, Wachstumsabflachung, Diabetes, Gemini, Alter, Adipositas, Nikotin, ART, Cholestase, Präeklampsie). Besprechung der Vor- und Nachteile (number needed to treat) mit den Eltern. Die Methode mit dem besten Risiko-Nutzen-Profil wird gewählt.
- Erklärung der empfohlenen Einleitungsmethode und deren Ablauf
- Information über die Erfolgschancen und Dauer der Geburtseinleitung
- Erklärung der Dringlichkeit des Einleitungsbeginns. Die Schwangere muss ebenso informiert werden dass die Einleitung bei hoher Gebärsaalauslastung um 1-3 Tage aufgeschoben werden kann um die bestmögliche Betreuung zu gewährleisten.
-
Schriftliche Einwilligung mit SGGG-Aufklärungsprotokoll (Link)
- Aufklärung über off-Label use vom Foley-Katheter zur Geburtseinleitung mit schriflicher Dokumentation
- Aufklärung über off-Label use von Propess® (Dinoproston) bei St.n. Sectio oder bei Geminigravidität. Aufklärung über erhöhtes Uterusrupturrisiko mit schriftlicher Dokumentation (St.n. Sectio und Gemini werden als Kontraindikation in der Fachinformation genannt)
- Dokumentation im EPIC über die erfolgte schriftliche Aufklärung
Terminüberschreitung
Erklärung der Indikation:
- Entweder zunehmend eingeschränkte Plazentafunktion, Oligohydramnion mit Nabelschnurkompression und pathologischem CTG, Mekoniumaspirationssyndrom, IUFT
- Oder uneingeschränkte Plazentafunktion mit Folge der Makrosomie, Sektio wegen Missverhältnis, Schulterdystokie, maternalen und fetalen Geburtsverletzungen, Dammriss III. / IV. Grades, verstärkte postpartale Blutung
Die Einleitung bei Terminüberschreitung führt zu keiner Erhöhung der Sectiorate.Einleitungszeitpunkt:
- ab 40 0/7 Membranenstripping (führt zur signifikanten Reduktion der Terminüberschreitung)
- ab 40 0/7 und Oligohydramnion (SDP<2 besser als AFI< 5) Empfehlung der Einleitung
- ab 41 0/7 Anbieten der Einleitung
- ab 41 3/7 Empfehlung der Einleitung
- ab 42 0/7 dringende Indikation der Einleitung
SGA, IUWR und late flattening am Termin
- EL spätestens ab 37 0/7 bei Abdomenumfang unter der 10. Perzentile und Erhöhung der cerebroplazentaren Ratio im feto-plazentaren Doppler. Aufklärung der Schwangeren über erhöhte Wahrscheinlich der sekundären Sektio. Sektioindikation bereits bei suspektem CTG.
- Bei pathologischen Umbilikalisdoppler Einleitung schon früher. Indikation Geburtsmodus durch fetomaternalen Mediziner
- Propess® bevorzugt, Angusta® möglich.
Alter>40 Jahre, Nikotinabusus
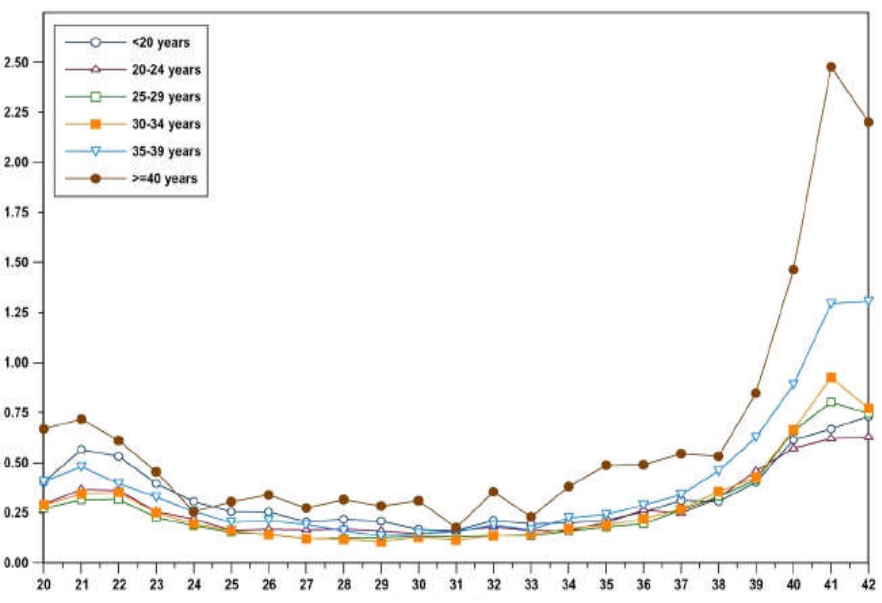
Reddy 2006. Risiko für IUFT abhängig von Gestationsalter und mütterlichem Alter
- Angebot der Einleitung ab 40 0/7 wegen Erhöhung des Risikos für IUFT
Diabetes mellitus Typ 1 oder 2, meist schon vor der Schwangerschaft präexistent:
- Geburtseinleitung mit 37 0/7 bis spätestens 38 6/7
- Bei schlechter Einstellbarkeit oder fetaler Makrosomie schon vor 37 0/7
Gestationsdiabetes
- diätetisch gut eingestellter Gestationsdiabetes ohne Makrosomie: Keine Indikation zur Geburtseinleitung. Einleitung ab 41 0/7 SSW anbieten
- gut eingestellter insulinpflichtiger Gestationsdiabetes (nachweislich ≥ 90% der BZ-Werte dokumentiert im Zielbereich, keine schwere Makrosomie): ab 40 0/7 SSW
- schlecht einstellbarer Gestationsdiabetes: vor 38-39 0/7 SSW Blutzuckereinstellung optimieren. EL vor 38 0/7 SSW führt zu höherer neonataler Hyperbilirubinämie, Hypoglykämie und Verlegungsrate
- Makrosomie individuell, ab 4000g Schätzgewicht ggf ab 38 0/7
Fetale Makrosomie
Relativer Einleitungsgrund. Keine strenge Indikation. Folgende Vor- und Nachteile sind zu besprechen:
- z.B. bei AU > 95. Perzentile oder Schätzgewicht 4000 g in der 38 0/7 SSW: Die Einleitungsindikation sollte diskutiert werden und kann angeboten werden.
- number needed to treat: 70 um eine Schulterdystokie zu verhindern
- number needed to treat: ist noch höher falls nicht auch Diabetes vorliegt
- Die sonographische Gewichtsschätzung am Termin hat eine relative Ungenauigkeit. Sie sollte mit der klinischen (manuelle Palpation) Gewichtsschätzung übereinstimmen und von einem ultraschallerfahrenen Arzt bestätigt werden. Aufklärung über relative Ungenauigkeit der Gewichtsschätzung.
- Bei Schätzgewicht ≥ 4500g und Gestationsdiabetes oder Schätzgewicht ≥ 5000g ohne Gestationsdiabetes oder markanter Kopf-Thorax-Diskrepanz: keine Einleitung, sondern elective Sectio caesarea wegen erhöhtem Schulterdystokierisiko empfehlen
PPROM (früher vorzeitiger Blasensprung)
spätestens ab 37 0/7 SSW
Dichoriale Gemini
37 0/7 bis 38 0/7 SSW bei unkomplizierten Verlauf
Aufklärung siehe obsgyn-wiki "Zwillingsgeburt"
Monochoriale Gemini
spätestens mit 36 0/7 bis 37 0/7 bei unkomplizierten Verlauf
Aufklärung siehe obsgyn-wiki "Zwillingsgeburt"
Präeklampsie - hypertensive Erkrankung
spätestens mit 37 0/7 bei sogenannter stabiler Präeklampsie, bei IUGR bevorzugt Propess®, Misoprostol möglich
Cholestase
mit 38 0/7 SSW
Falls Gallensäuren ≥ 100 mikromol: Einleitung mit 34 0/7 wegen tatsächlich erhöhten IUFT Risiko
Psychosoziale Indikation
Indikationsstellung durch OA mit Dokumentation
AFI Amnion fluid index
BZ Blutzucker
IUFT Intrauteriner Fruchttod
OR Odds Ratio
PE Präeklampsie
SDP single deepest pocket
SG Schätzgewicht
TÜ Terminüberschreitung
vBS vorzeitiger Blasensprung
AWMF S3-Leitlinie Gestationsdiabetes mellitus, Diagnostik, Therapie und Nachsorge 2018
RCOG, Investigation and management of small for gestational age fetus 2014
Kehl S et al, Z Geburtsh Neonatol 2015
Flenady V et al, Lancet 2011
Boulvain M et al, Lancet 2015
AWMF s2k-Leitlinie Geburtseinleitung 12 / 2020
Ovadia C et al, Lancet 2019
SGGG-Expertenbrief Nr. 81: Screening und Management des Gestationsdiabetes
