Blutungen in der Spätschwangerschaft
16.06.20 - Ganzer Artikel überarbeitet
- Definition
- Ursachen
- Begriffe
- Prinzip
- Schwangere kreislaufinstabil oder massive vaginale Blutung
- Fetus normocard / Schwangere kreislaufstabil
- Anamnese
- Klinik
- Ultraschall
- Ambulant / Stationär
- Weiterer Verlauf / Geburt / Notfallsectio / NMH
- Beispiele
Als Blutung in der Spätschwangerschaft gelten alle genitalen Blutungen ab dem II. Trimenon.
Plazentarandblutung
Placenta praevia
vorzeitige Plazentalösung
Zeichnungsblutung
Uterusruptur (selten)
Vasa praevia/Insertio velamentosa (selten)
Spotting:
Schmieren oder Blutstropfen in der Binde oder Unterwäsche
mässige präpartale Blutung:
Blutverlust < 50 ml
starke präpartale Blutung:
Blutverlust 50 – 1000 ml ohne klinische Zeichen eines Schocks
massive präpartale Blutung:
Blutverlust > 1000 ml und/oder Zeichen eines Schocks
wiederholte präpartale Blutung:
2 oder mehr Episoden einer vaginalen Blutung
Prinzip
Unabhängig von Blutungsstärke jede Schwangere mit genitaler Blutung unverzüglich abklären und Hospitalisation immer empfehlen
Schwangere kreislaufinstabil oder massive vaginale Blutung
Mutter
Kreislaufstabilisation der Mutter: Blutdruck, Puls, Temperatur, O2-Sättigung
mit Hilfe Anästhesie: zwei venöse Zugänge, bei Hypotonie Volumengabe,
Eintrittslabor, 2 EK testen, Antikörpersuchtest, Gerinnung (mit Fibrinogen (< 2g/L Zeichen einer Verbrauchskoagulopathie), bei Hinweis auf einer Präeklampsie kleines Getoelabor und sFlt-1/PlGF-Quotient
Fetus:
CTG oder Herzfrequenz mittels Ultraschall. Bei Bradycardie: Notfallsectio mit Info Neo-Oberarzt, zur Herstellung einer Transfusionsbereitschaft (Mitbringen von Erythrocytenkonzentraten) bei V.a. fetale Anämie.
Fetus normocard / Schwangere kreislaufstabil
→ Diagnostische Abklärungen
Anamnese
schmerzhafte oder schmerzlose Blutung?
Bekannte Uterusfehlbildung?
gerinnungshemmende Medikamente? Kokain oder Amphetamine?
St. n. uterinen Eingriffen wie Curettage, manueller Placentalösung, Sectio, Septumresektion oder Resektion von (submuköse) Myomen?
Bauchtrauma? Häusliche Gewalt?
Hämostasestörung bekannt und anamnestische Hinweise?
Klinische Hinweise für Präeklampsie?
Klinik
- Extragenitale Inspektion: Hämorrhoiden, Urethralpolyp, Hämaturie
- Vulva, Vagina: Verletzung, Varixknoten
- Zervix: Entzündung, Ektopieblutung, Polyp, Karzinom
- Uterus "bretthart"?
Ultraschall
- Cervixlänge
- Placentalokalisation
- Hinweise auf Plazenta increta / percreta
- Placentamorphologie: verdickt? Jelly-like? Mesenchymale Dysplasie? Bipartita? Chorangiom?
- Hämatom: retroamniales, retrochoriales, intraamnial?
- Vasa prävia
- Insertio velamentosa
- Oligohydramnion
- Chorio-amniale Separation (vorzeitiger Blasensprung?)
- Uterotomie ausgedünnt
- Vmax systolisch A. cerebri media
- ggf. fetales Hb (Kleihauer Bethke-Test)
Ambulant / Stationär
ambulantes Management
möglich bei Spotting und blande Anamnese und unauffälligem Ultraschall.
=> Verhaltensinfo und Kontrolle/Tel.am nächsten Tag, Kontrolle beim Frauenärztin/arzt in 2-3 Tagen, Ultraschall vom fetomaternalen Team anbieten.
stationäres Management
Hospitalisation immer bei präpartale Blutung > 50 ml
immer Anästhesie zum prämedizieren dazuholen
Sectio-Aufklärung
CTG Überwachung 60 – 120 Min.
bei Wehen Tokolyse < 34. SSW und Lungenreifung
Rh-Negativität: Anti-D-Gabe
Testblut abnehmen, Gültigkeit 96 Stunden
HbF
Diagnostik ergänzen: Gerinnung?
Erweiterter Ultraschall durch Fetomaternales Team zur Beurteilung einer Plazentationsstörung, Nahtdehiszenz und Plazentamorphologie
Sonoanatomie, uterine Hämodynamik, Geburtsmodus festlegen
Ggf. MRI, Round-Table mit Radiologie und Anästhesie, Embolisationsplanung
Dokumentation / Rapport
jede präpartale Blutung wird wie folgt beschrieben:
- erstmalig/wiederholt
- intermittierend/kontinuierlich
- untermensstark, mensstark, übermensstark, massiv
bei Prävia:
- von der Vorderwand oder Hinterwand ausgehend, U-förmig
- NS-Ansatz
- Anhaltspunkte für Placentationsstörung
z.B.
erstmalige (wiederholte), intermittierende (kontinuierliche) mensstarke Blutung bei U-förmiger Placenta prävia von der Vorderwand ausgehend mit Verdacht auf Placentationsstörung
Weiterer Verlauf / Geburt / Notfallsectio / NMH
Weitere Schwangerschaftsbetreuung bei präpartaler Blutung
Jede präpartale Blutung, auch die unerklärten, gelten ab der Blutung als Risiko-Schwangerschaft. Serielle Ultraschalluntersuchungen mit Verlaufskontrollen des fetalen Wachstum und der Fruchtwassermenge, sowie der Vmaxsystol der ACM.
Geburt bei Frauen mit übermensstarker präpartaler vaginaler Blutung
Assoziation mit verstärkter postpartaler Blutung. Frühzeitige Information der Anästhesie. Suffiziente und aktive Gabe von Uterotonika in der postpartalen Phase.
Notfallsectio bei vorzeitiger Placentalösung oder Vasa prävia
Information an die Neonatologen, dass diese zur Primärversorgung des Neugeborenen Erythrcytenkonzentrate mitbringen (Herstellung von Transfusionsbereitschaft).
Thrombembolie-Prophylaxe auf der Mutter-Kind Abteilung bei massiver präpartaler Blutung
Sobald Ursache der präpartalen Blutung versorgt, Gabe von 5000 IE Fragmin s.c.
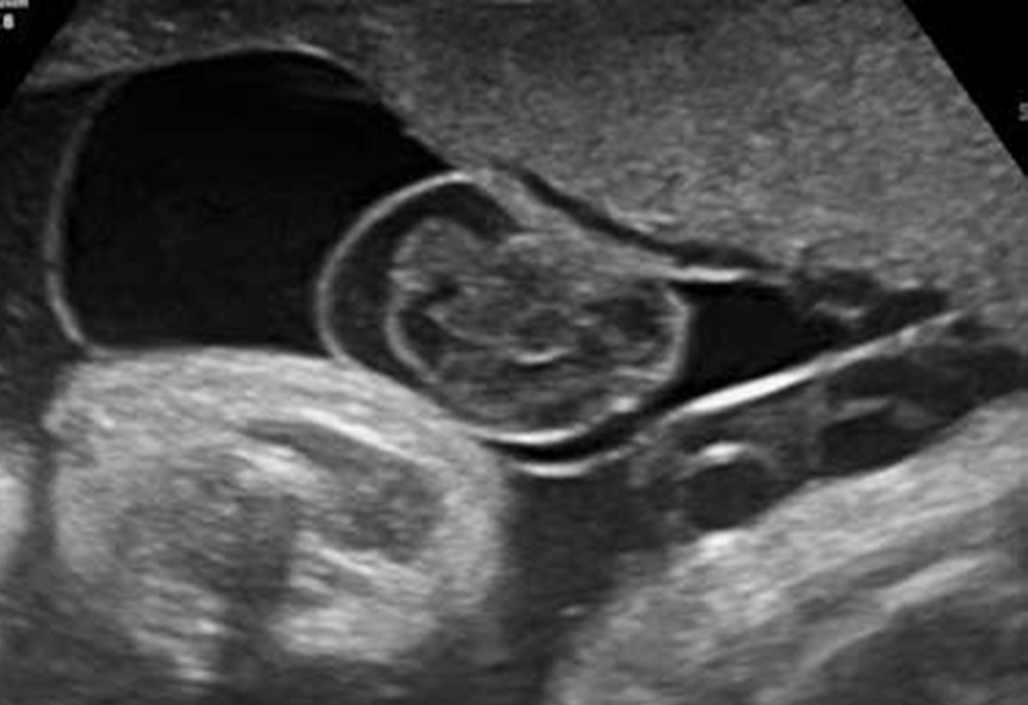
Abb. 1: subamniales Hämaton
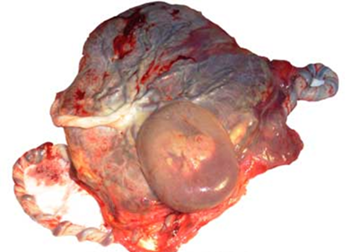
Abb. 2: Subamniales Hämatom
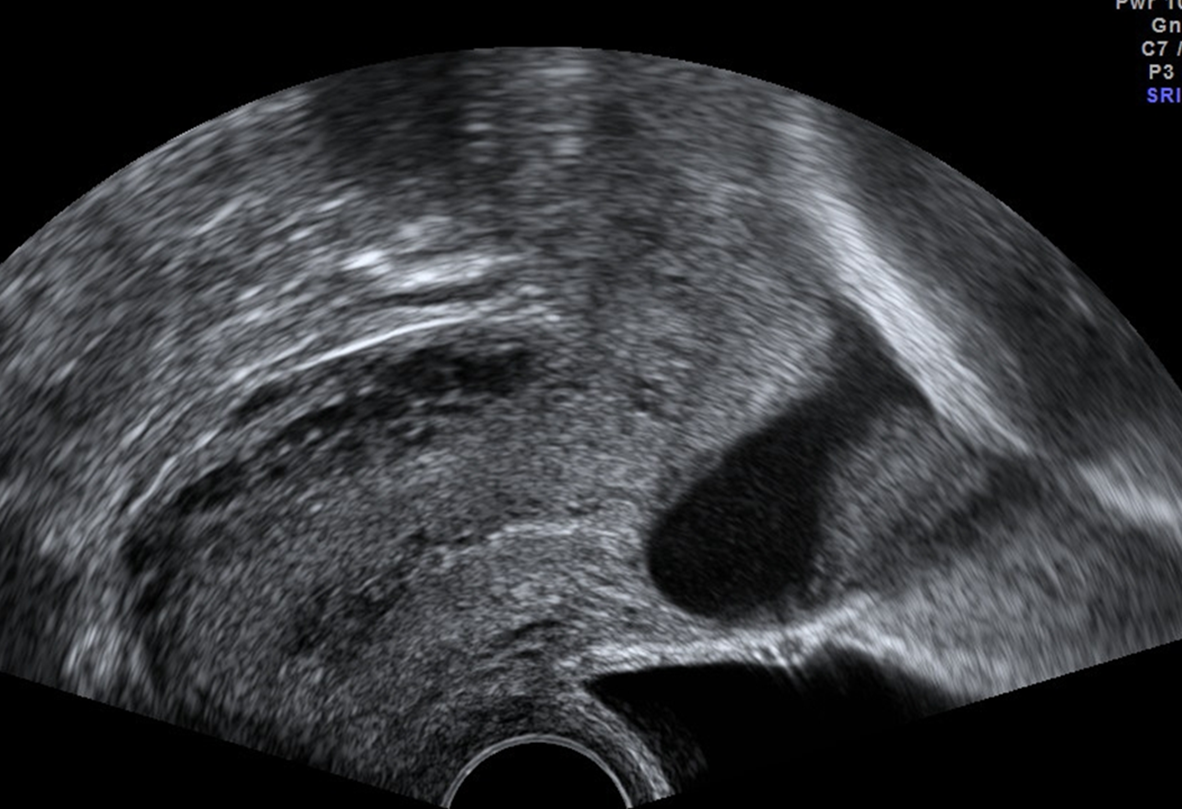
Abb. 3: Uterotomie-Dehiszenz
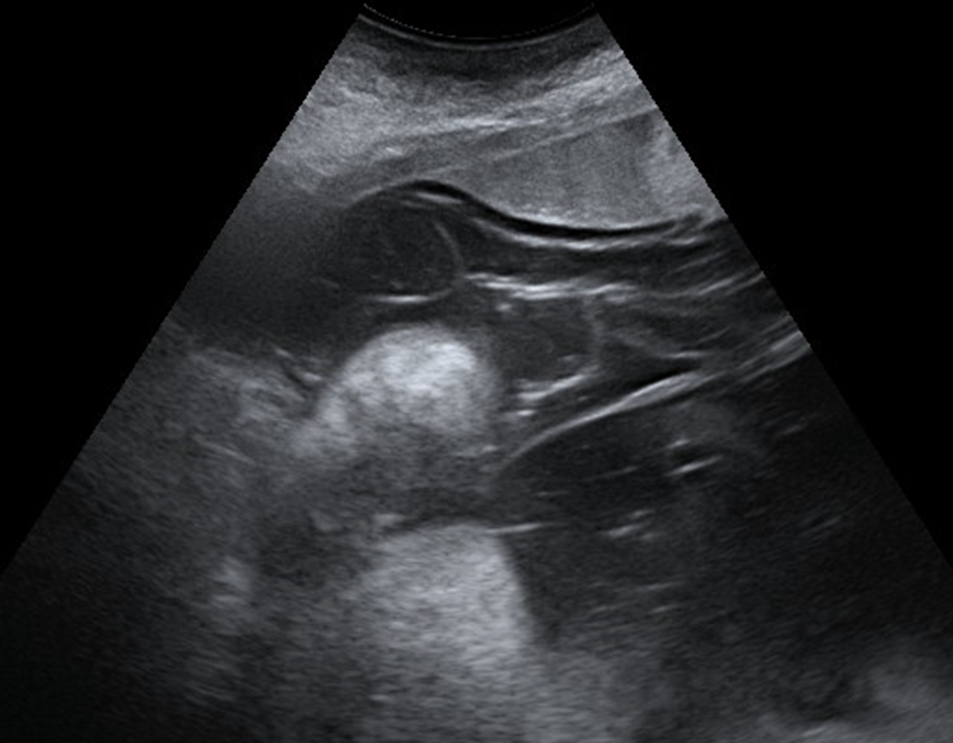
Abb. 4: Chorio-amniale Separation
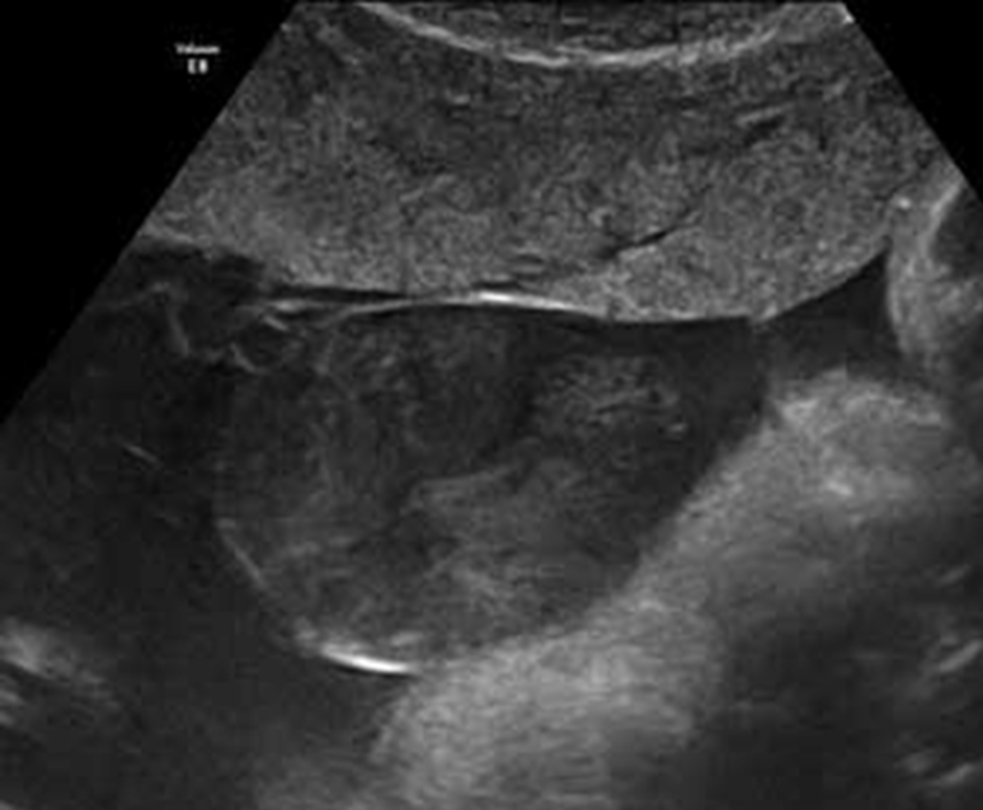
Abb. 5: SubamnialesHämatom
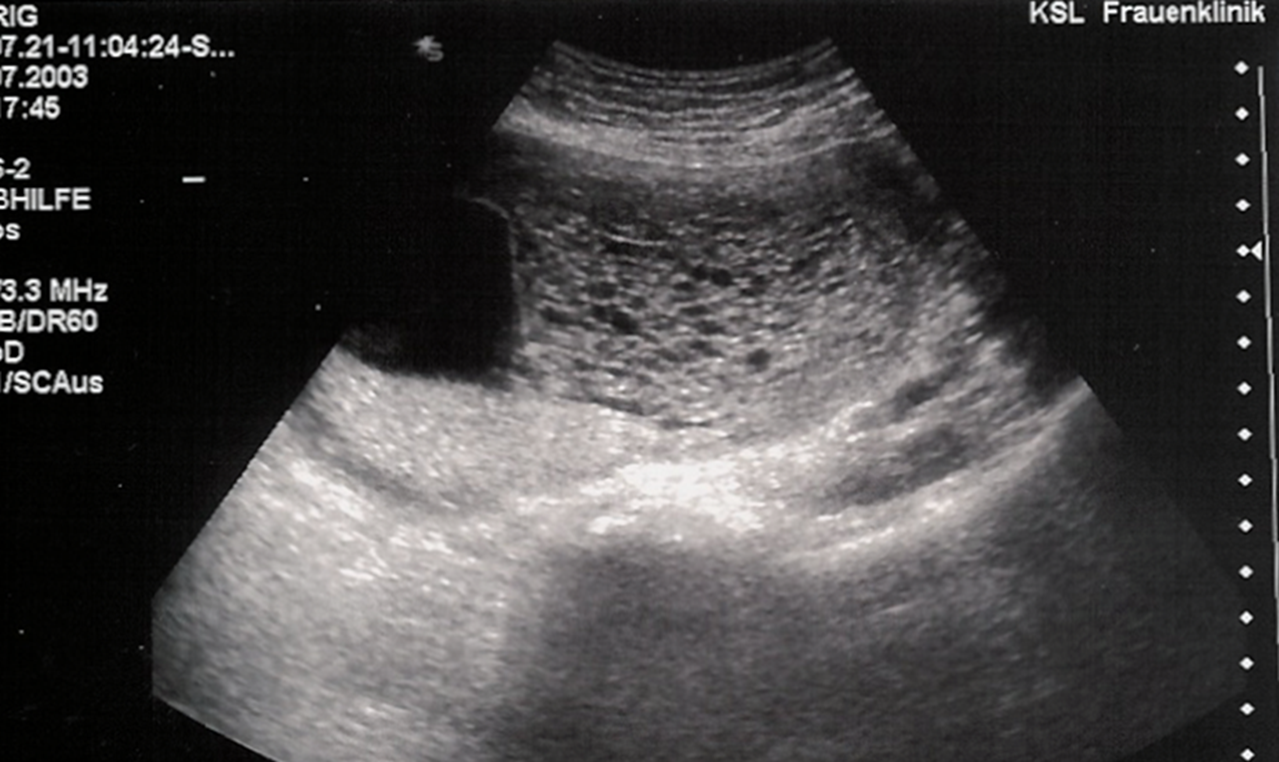
Abb. 6: Throphoblasttumor
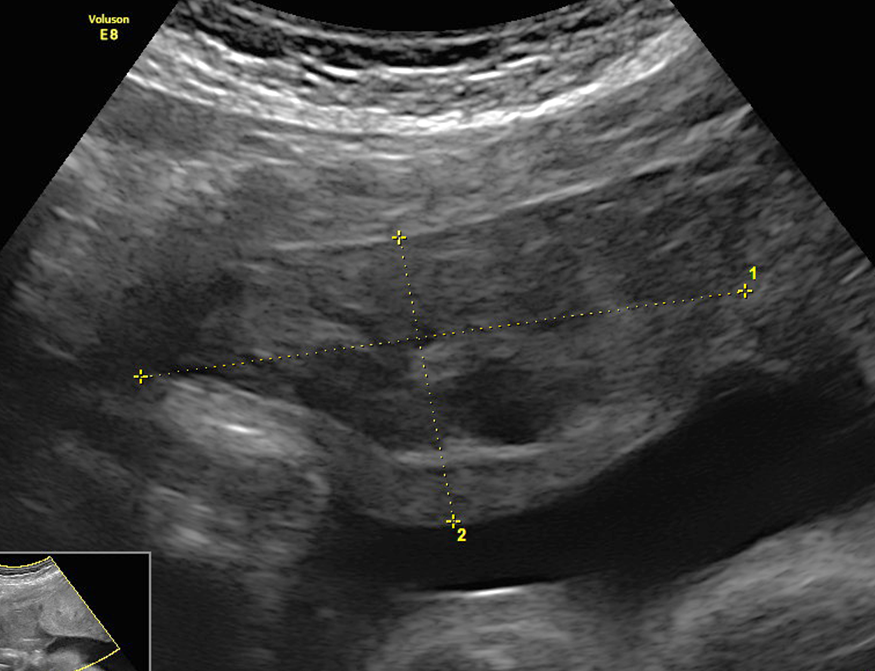
Abb. 7: Retroplacentares Hämatom und vorzeitige Placentalösung
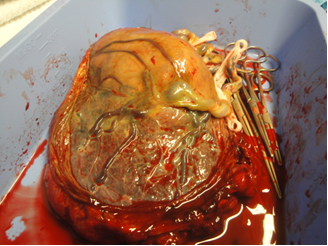
Abb.8: Chorangiom
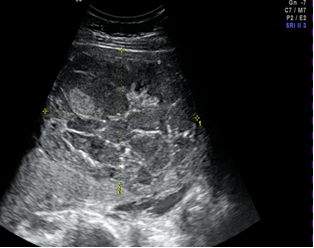
Abb. 9: Chorangiom
