Vorzeitiger Blasensprung am Termin
02.02.26 - Zubereitungs- bzw. Aufbewahrungsschema Penicillin G
05.02.25 - Exspektatives Management bei Blasensprung am Termin nur noch maximal 24h
13.04.23 - Co-Amoxi bei PROM > 37 SSW bei Streptokokken B-Trägertum
18.03.23 - PROM am Termin und Strep B positiiv: Co Amoxy statt Penicillin G
17.03.23 - Flowchart PROM / PPROM geändert
26.11.21 - ambulantes expektatives Management: Einleitung nach 48h
10.02.21 - Kleinere Änderungen, u.a. Flowcharts angepasst
- Sicherung der Diagnose
- Proaktives Management
- Exspektatives Management
- Stationäres exspektatives Management
- Ambulantes exspektatives Management
- Abklärung bei Verdacht auf vorzeitigen Blasensprung
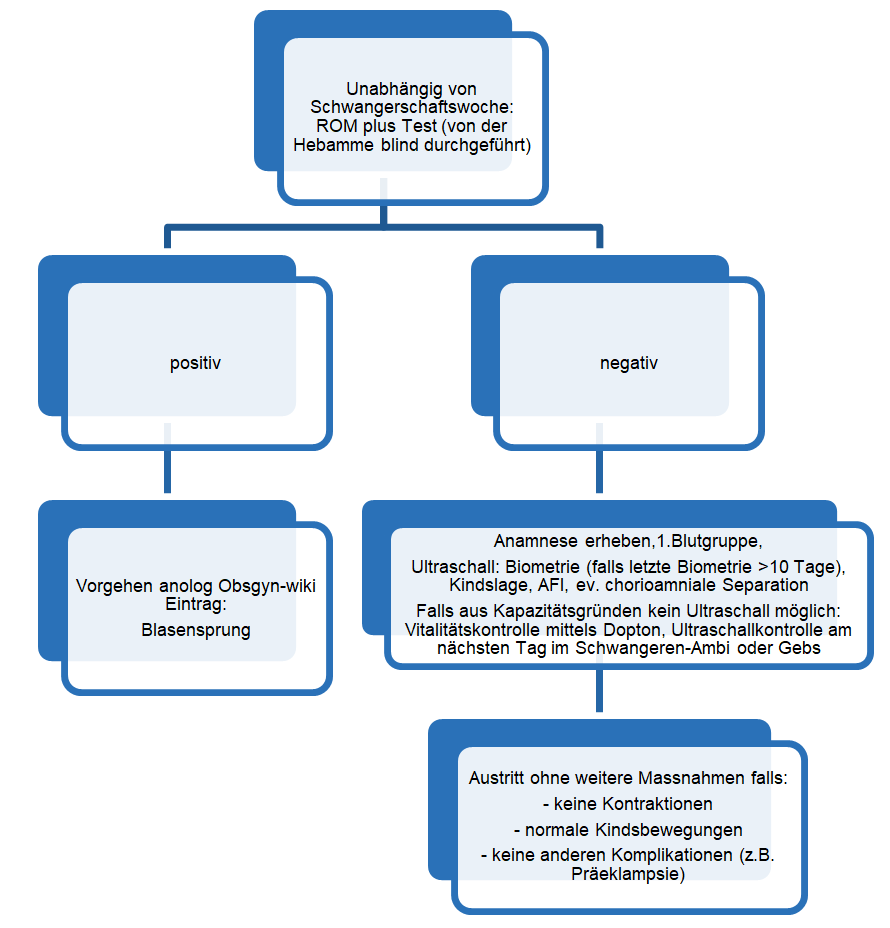
- Flowchart
Definition
Blasensprung vor Einsetzen der Wehentätigkeit ab der 37W0T.
Sicherung der Diagnose
Eindeutiger Blasensprung :
- Keine Spekulumeinstellung
- Streptokokken Gruppe B-Abstrich abnehmen (falls noch nicht vorhanden)
- CTG und Ultraschall (Fruchtwassermenge)
- Eintrittslabor zur Geburt (Link Blutentnahmen in der Geburtshilfe) und CRP
- Kein ROM plus Test nötig
Fraglicher Blasensprung:
ROM plus Test durch Hebamme ohne Speculumeinstellung
Durchführung ROM plus Test: Tupfer 5-7 cm tief in die Vagina einführen und nach 15 Sekunden herausziehen, Tupfer im Lösungsfläschchen 15 Sekunden drehen, Teststreifen nach Herausnehmen des Tupfers einführen, Ergebnis nach 5-10 Minuten ablesen.
Proaktives Management
- Streptokokken Gruppe B positiv / unbekannt - Link Streptokokken der Gruppe B
- Geburt anstreben, bei fehlenden oder nicht portiowirksamen Wehen zügige Einleitung und antibiotische Abschirmung - Link Einleitungsmethoden
Exspektatives Management
In Absprache mit dem Paar kann ein exspektatives Vorgehen gewählt werden.
Voraussetzungen:
- Klinisch und laborchemisch kein Anhaltspunkt für ein beginnendes Amnioninfektsyndrom
- kein maternales Fieber
- keine maternale Tachykardie
- physiologisches CTG
- keine Kontraktionen
- kein stark druckdolenter Uterus
- Unauffälliges Infektlabor (CRP<10, Leukozyten<14)
- Streptokokken Gruppe B-Status negativ
- Kein mekoniumhaltiges Fruchtwasser
Stationäres exspektatives Management
- Zunächst alternative Einleitungsmethoden, spätestens 12 Stunden nach PROM Geburtseinleitung (siehe: Einleitungsmethoden)
- Nach 12 Stunden Beginn mit Antibiotikaprophylaxe:
2.2 g Co-Amoxi-Mepha® i.v. (Amoxicillin und Clavulansäure) alle 8h
Bei Penicillinallergie: siehe unten
Ambulantes exspektatives Management
Voraussetzungen
- Kopf fix im Becken
- Werdende Primipara
- Mehrpara ohne Status nach schneller Geburt
- Streptokokken Gruppe B-Abstrich vaginal/rektal vorhanden und negativ
- keine Beckenendlage
- Diätetischer oder Insulinpflichtiger Gestationsdiabetes < 40 IE Insulinbedarf
- kein St. n. Sectio caesarea
- keine relevante maternale Grunderkrankung
- Spital innert 30 Minuten erreichbar
Praktische Durchführung
- Weitere Kontrollen alle 12 Stunden: CTG, Infektlabor (Link), evt. vaginale Untersuchung
- Nach 12 Stunden Beginn mit Antibiotikaprophylaxe:
1 g Co-Amoxi-Mepha® p.o. (Amoxicillin und Clavulansäure) alle 12 h
Bei Penicillinallergie: Clindamycin 300 mg p.o. alle 8 h
- Bei steigenden Infektparametern wird sofort mit Antibiotikaprophylaxe begonnen und eingeleitet.
- Spätestens nach 24 Stunden wird eingeleitet.
- Primär soll auf die Bedürfnisse der Schwangeren eingegangen werden. Keine Patientin wird aktiv gedrängt nach Hause zu gehen. Der Entscheid liegt beim Oberarzt Gebärsaal (Grundsätzlich kann immer die Rückbesprechung mit dem Hintergrund Geburtshilfe bzw. dem diensthabenden Kaderarzt erfolgen)
- Die Schwangeren werden informiert dass bei Auftreten von Kontraktionen, Blutungen, Schmerzen oder anderen Beschwerden mit der Frauenklinik Kontakt aufgenommen wird, um das weitere Vorgehen zu besprechen.


CAVE: Penicillin-Allergie
-
Niedriges Risiko für Anaphylaxie:
St. n. makulo-papulärem Exanthem ohne Urtikaria oder Pruritus
Initial 2g Cefazolin (Kefzol®), dann 1g alle 8h
Die Prophylaxe mit Clindamycin ohne Resistenztestung gilt als inadäquat, wegen 20% Resistenzen (bestätigt für LUKS). -
Hohes Risiko für Anaphylaxie:
St.n. Anaphylaxie, Angioödem, Atemnot, Urtikaria
Ideal: Resistenztestung vorliegend - Falls Erreger empfindlich auf Clindamycin getestet wurde: Clindamycin (Dalacin®) 900 mg iv. alle 8 Stunden bis zur Geburt
- Bei unbekannter oder nachgewiesener Clindamycinresistenz: Vancomycin (Vancomycin®) 1g alle12h. Spiegelmessung ab einer Therapiedauer von 48h unmittelbar vor der 4. Gabe (=Talspiegel). Zielspiegel: 10-15 mg/l
- Bei ambulantem Management: Clindamycin (Dalacin®) 300 mg p.o. alle 8 Stunden
Co-Amoxi-Mepha 2.2 g in 100 ml NaCl 0.9% auflösen und über 30 Min. alle 8h verabreichen.
Penicillin G 10 Mio IE in 16 ml Aqua dest. auflösen (ergibt 20 ml) und gewünschte Menge an IE ( 10 ml = 5 Mio IE, 5 ml = 2.5 Mio IE) entnehmen und in 100 ml Glucose 5% (auch bei Patientinnen mit Diabetes) über 20-30 Min. verabreichen (Immer in Kurzinfusion verabreichen, zuerst 5 Mio als Ladedosis, danach 2.5 Mio alle 4h bis zur Geburt)
- CAVE: Gemäss Spitalapotheke ist die rekonstituierte Lösung im Kühlschrank bis maximal 8 Stunden haltbar, insofern folgende Bedingungen eingehalten werden:
- Aseptische Zubereitung
- Korrekte Beschriftung
- Teilportionen (1 x 5 Mio IE, 2 x 2.5 Mio IE) in 3 verschiedene Spritzen aufziehen
Cefazolin (Kefzol®) 1 g (Initialdosis 2 g) in 100 ml NaCl 0.9% verdünnen und über 30-120 Min. alle 8h verabreichen.
Vancomycin (Vancomycin®) 2 Amp à 500 mg in 20 ml Aqua dest. auflösen und in 100 ml NaCl 0.9% verdünnen und über 60 Min. alle 12h verabreichen.
Clindamycin (Dalacin®) 900 mg in 100 ml NaCl 0.9% über 30 Min. alle 8h verabreichen.
