Uterinadoppler beim II. Screening
23.07.24 - Graphische Redaktion, keine inhaltliche Änderung. JKO
23.07.24 - Neuer Eintrag: Uterine artery score (UAS)!
- Abkürzungen
- Einführung
- Durchführung Uterinadoppler im 2. Trimenon
- Indikationen und Interpretation Uterinadoppler im 2. Trimenon
- Uterine Artery Score (UAS)
- Vorgehen Perinatalzentrum Luzern
- Cave andere Risikofaktoren
- Flowchart Vorgehen
- Literatur
Abkürzungen
DEGUM Deutsche Gesellschaft für Ultraschall in der Medizin
IUFT Intrauteriner Fruchttod
NPV Negative predictive value
PE Präeklampsie
PFR Pulse repetition frequency
PI Pulsatilitätsindex
PPV Positive predictive value
SGA Small-for-gestational-age
UAS Uterine artery score
Einführung
- Zahlreiche Studien zeigen eine Assoziation zwischen einem pathologischem Uterinadoppler im 2. Trimenon und ungünstigen Schwangerschaftsoutcomes wie einer Präeklampsie, einer fetaler Wachstumsretardierung/SGA-Fetus, einer Frühgeburt, einer vorzeitiger Plazentalösung und eines IUFT [z.B. 1-4].
- Allerdings ist dabei der positiv prädiktive Wert (PPV) v.a. im low-risk Kollektiv niedrig und daher ist der Uterinadoppler im 2. Trimenon (anders als im 1. Trimenon im Rahmen des Präeklampsie-Screenings) nicht dazu geeignet, ungünstige Schwangerschaftsoutcomes vorherzusagen [5, 6]. Zudem konnten Studien bisher nicht zeigen, dass durch seine Durchführung die kurzzeitige maternale und neonatale Morbidität und Mortalität verbessert werden kann [2, 7].
- Auf der anderen Seite ist der negativ prädiktive Wert (NPV) eines physiologischen Uterinadopplers im 2. Trimenon sehr hoch und damit eignet er sich als diagnostisches Ausschluss-Tool für beispielsweise eine Präeklampsie oder eine fetale Wachstumsretardierung/einen SGA-Fetus und kann daher hilfreich in der Planung der weiteren Schwangerschaftskontrollen sein [6, 8].
Durchführung Uterinadoppler im 2. Trimenon
- Schallkopf in der Leistengegend parallel zur Längsachse der Patientin aufsetzen
- Aufsuchen der externen Iliakalgefässe
- Schallkopf im Anschluss leicht nach medial kippen
- Darstellung der aszendierenden A. uterina, welche die externen Iliakalgefässe kreuzt
- Sonde möglichst entlang des Verlaufs der A. uterina ausrichten
- Optimale Vergrösserung wählen
- Dopplergate knapp (ca. 1cm) kranial der Überkreuzung positionieren
- Gate so wählen, dass das gesamte Gefäss abgedeckt ist
- Insonationswinkel sollte möglichst klein sein (<30°)
- Bild nochmals optimieren (PRF, Gain)
- 3-6 Zyklen aufzeichnen
Indikationen und Interpretation Uterinadoppler im 2. Trimenon
- Grundsätzlich gelten im 2. Trimenon ein Pulsatilitätsindex (PI) >95. Perzentile und ein nach 24 SSW persistierender Notch (= postsystolische Inzisur) als pathologischer Befund [9]. Cave bei sehr lateral liegender Plazenta (hier ist der Befund eines erhöhten PI auf der plazentafernen Seite zu relativieren).
- Es gibt keine klaren Empfehlungen in den Leitlinien, weder hinsichtlich der generellen Durchführung des Uterinadopplers noch seiner exakten Interpretation und den daraus zu ziehenden Konsequenzen [9-12].
- Der Einsatz des Uterinadopplers und seine Interpretation im 2. Trimenon im deutschsprachigen Raum wird in der Praxis dementsprechend sehr unterschiedlich gehandhabt.
- Die DEGUM erwähnt in ihren Empfehlungen zur Dopplersonographie in der Schwangerschaft den „Uterine Artery Score (UAS)“ als mögliches Tool, um Schwangerschaftskontrollintervalle in high-risk Schwangerschaften festzulegen [6].
Uterine Artery Score (UAS)
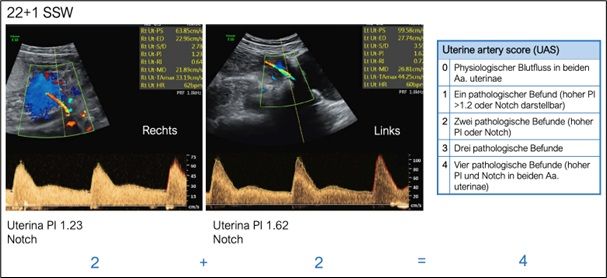
- Bewertung des Uterinadopplers im 2. Trimenon anhand eines Scoring-Systems mit Vergabe je 1 Punktes für einen PI >1.2 und einen Notch in den Aa. uterinae auf beiden Seiten, somit ergibt sich ein Range von 0-4 [6, 8, 13].
- Für unsere Population: Cut-off Wert 2 (d.h. UAS 0-2 = unauffällige Perfusion, UAS 3-4 = auffällige Perfusion).
- Punktesystem:

- Beispiel: UAS 4
Vorgehen Perinatalzentrum Luzern
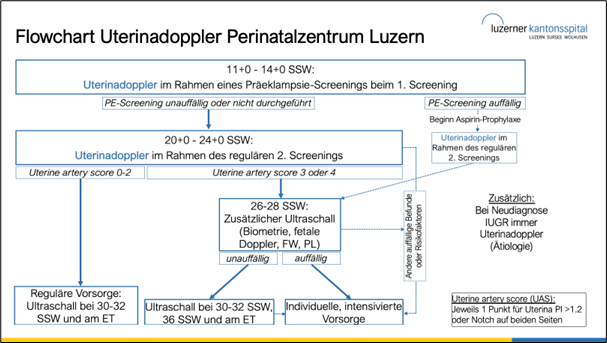
Basierend auf der vorhandenen Literatur und eigenen in der Frauenklinik Luzern erhobenen Daten wird am Perinatalzentrum Luzern aktuell folgendes Vorgehen empfohlen:
- Routinemässige Durchführung des Uterinadopplers beim II. Screening bei allen Schwangeren (Anm.: und beim I. Screening nach FMF UK sowie jederzeit bei SGA / IUGR).
- Interpretation des Uterinadopplers beim II. Screening mittels „Uterine Artery Score“ und Festlegung der weiteren Schwangerschaftskontrollen anhand von diesem (siehe Flowchart).
Cave andere Risikofaktoren
Bei anderen Ultraschallauffälligkeiten (IUGR, Fehlbildungen, etc.) oder anamnestischen Risikofaktoren werden die Kontrollintervalle auch bei unauffälligem Score (UAS 0-2) weiterhin engmaschig anhand der Risikofaktoren ausgerichtet!
Flowchart Vorgehen
Literatur
- Albaiges G, Missfelder-Lobos H, Lees C et al. (2000). One-stage screening for pregnancy complications by color Doppler assessment of the uterine arteries at 23 weeks’ gestation. Obstet Gynecol;96:559–564.
- Garcia B, Llurba E, Valle L et al. (2016). Do knowledge of uterine artery resistance in the second trimester and targeted surveillance improve maternal and perinatal outcome? UTOPIA study: a randomized controlled trial. Ultrasound Obstet Gynecol;47:680–689.
- Harrington K, Cooper D, Lees C et al. (1996). Doppler ultrasound of the uterine arteries: the importance of bilateral notching in the prediction of pre-eclampsia, placental abruption or delivery of a small-for-gestationalage baby. Ultrasound Obstet Gynecol 1996;7:182–188.
- Papageorghiou A, Yu C, Bindra R et al. (2001). Multicenter screening for preeclampsia and fetal growth restriction by transvaginal uterine artery Doppler at 23 weeks of gestation. Ultrasound Obstet Gynecol;18:441–449.
- Cnossen JS, Morris RK, Ter Riet G, Mol BW, Van Der Post JA, Coomarasamy A et al. (2008). Use of uterine artery Doppler ultrasonography to predict pre-eclampsia and intrauterine growth restriction: a systematic review and bivariable meta-analysis. Cmaj;178(6):701-711.
- Faber R, Heling KS, Steiner H, Gembruch U (2021). Dopplersonografie in der Schwangerschaft – Qualitätsanforderungen der DEGUM und klinischer Einsatz (Teil 2). Ultraschall in der Med;42:541-550.
- Stampalija T, Gyte GLM, Alfirevic Z (2010). Utero-placental Doppler ultrasound for improving pregnancy outcome. Cochrane Database Syst Rev 2010:CD008363.
- Li N, Ghosh G, Gudmundsson S (2014). Uterine artery Doppler in high-risk pregnancies at 23–24 gestational weeks is of value in predicting adverse outcome of pregnancy and selecting cases for more intense surveillance. Acta Obstet Gynecol Scand;93:1276–1281.
- Schiermeier S, von Kaisenberg C et al. (2023). Fetale Überwachung in der Schwangerschaft (Indikation und Methodik zur fetalen Zustandsdiagnostik im low-risk Kollektiv). Leitlinie der DGGG & DEGUM (S3-Niveau, AWMF-Registernummer 015/089), 02/2023.
- Kehl S, et al (2016) Intrauterine Wachstumsrestriktion. Leitlinie der DGGG, OEGGG und SGGG (S2k-Niveau, AWMF-Registernummer 015/080), 10/2016.
- Schlembach D, Stephan H et al. (2019). Hypertensive Schwangerschaftserkrankungen: Diagnostik und Therapie. Leitlinie der DGGG, OEGGG und SGGG (S2k-Niveau, AWMF-Registernummer 015/018), 03/2019.
- SGUMGG (2019). Empfehlungen zur Ultraschalluntersuchung in der Schwangerschaft. Ergebnis der Arbeitstagung der Standardkommission für Schwangerschaftsultraschall vom 11. Juni 1997, revidiert 2019, 4. Auflage.
- Hernandez-Andrade E, Brodszki et al. (2002). Uterine artery score and perinatal outcome. Ultrasound Obstet Gynecol;19:438-442.
